診療実績 2021年
1.認知機能が低下した患者のケア~身体抑制の軽減に向けて
埼玉協同病院では、医療の質改善(QI)の指標を設定して、医療水準・質の面での改善目標を決めて取り組んでいます。今回とりあげる指標は、認知機能が低下時のケアの質についてです。
せん妄リスクを評価し安全と人権に配慮した適切なケアにつなげる
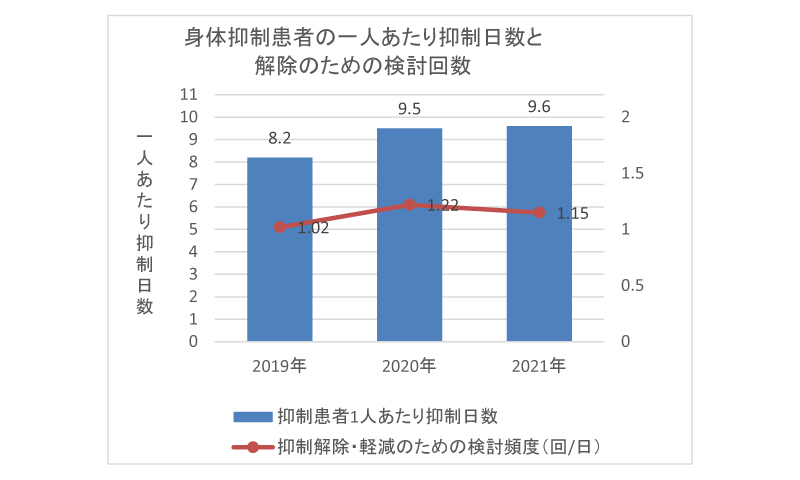
病状や苦痛を伴う治療、入院という環境変化によって、時間や場所が急にわからなくなったり、注意力や思考力が低下するなど一時的な意識障害を起こすことがあります。高齢者に多く、認知機能が低下した方では特に起こしやすい状態でこれをせん妄と呼びます。入院時にせん妄を起こしやすいかどうかを評価し、環境調整や接し方など含め対応を検討します。病院では、行動制限を行わないと転倒や点滴・カテーテルを抜いてしまうなど、患者の生命または身体が危険にさらされる可能性が高い場合や、行動制限以外に患者の安全を確保する方法がない場合に、やむを得ず同意を得て一時的に身体抑制を行う場合があります。ハイリスクと評価された患者は2020年132人/月、2021年120人/月で、身体抑制に至った患者はそれぞれ72人/月、64人/月です。患者一人あたり日数と、解除・軽減のための検討頻度(抑制中の1日あたりの検討回数)を図に示しました。日数はやや延びていますが、多職種が関わって環境を整えたり見守りを強化するなど、抑制の時間を短くしたり、より制限的でない方法に変更するなど、軽減に努めています。
2.療養上の問題を抱えた患者の救急受け入れと相談支援
埼玉協同病院では、医療の質改善(QI)の指標を設定して、医療水準・質の面での改善目標を決めて取り組んでいます。今回とりあげる指標は、医療へのアクセスが困難な患者の支援についてです。
受療上の問題を抱えた患者の救急受け入れ状況、その後の支援
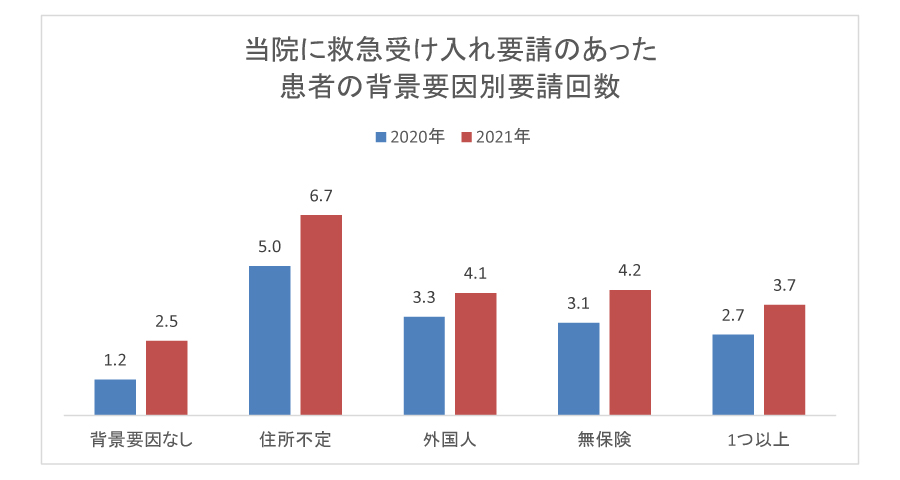
救急隊からの受け入れ要請時、受療上問題となりそうな生活背景や問題状況が伝えられます。無保険、一人暮らし、高齢者、酩酊者、外国人、住所不定などです。医療費の支払いをはじめ、治療を行ううえでさまざまな支援が必要となり、専門のスタッフが必要となるためです。このような患者の受け入れは通常スムーズとはいえず、特にこれらの問題状況のない患者と比べると、受け入れまでの要請回数(医療機関数;当院受け入れまで)が多い傾向にあります。新型コロナ感染症対策のための利用可能病床の減少や、近隣病院の一時受け入れ休止などの影響で、生活背景要因が特にない患者の要請回数も増えています。
当院の救急受け入れ患者は年間3200~4000人ほどですが、受け入れ時の状況や情報収集を詳細に行うことで、療養のための相談支援が必要となった患者は、100~170人(3~5%)でした。多くは生活保護の相談や介護保険の活用、その他の経済支援など社会資源の活用・相談ですが、住まい・療養場所探しなどの支援を行うこともあります。
3.療養の継続に向けての支援
埼玉協同病院では、医療の質改善(QI)の指標を設定して、水準・質の面での改善目標を決めて取り組んでいます。今回とりあげる指標は、療養の継続に向けた支援についてです。
療養支援会議とその後の療養継続
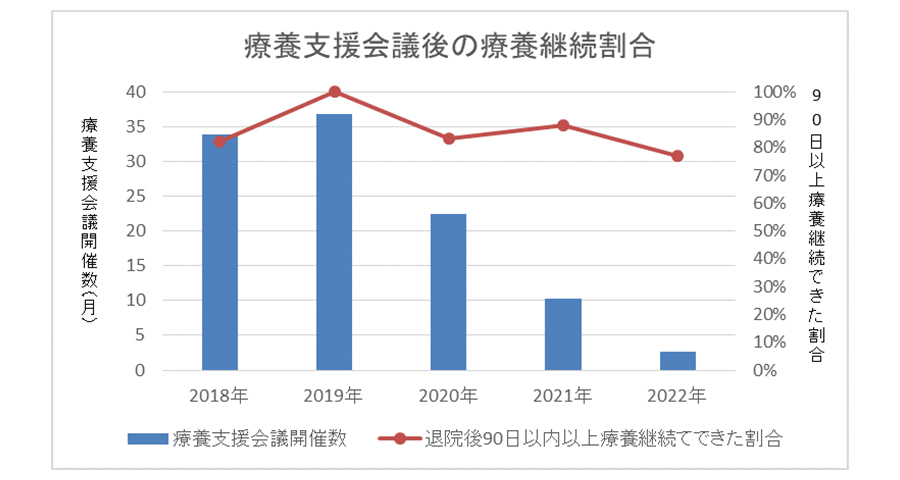
入院時に退院後の療養継続にあたり支援が必要かどうかをいち早く判断し、入院早期から退院後の療養継続に向けた支援をしています。介護サービスの導入・調整や住居の改修が必要など、特に療養上の支援が必要な場合には、退院後の療養を支援する多職種・関係者が集まり療養支援会議を実施し、療養環境・体制の整備を行います。コロナ流行後(2020年以降)は、一堂に集まることが難しく、オンラインでの会議なども工夫していますが、開催数は大きく減少しています(図)。
また、開催のタイミングが早すぎると、状態が変わって再度サービス調整が必要になるケースもあります。療養支援会議という形態に限らず、相談員、退院支援看護師が、介護を担う家族や訪問看護事業所、介護サービス事業者などとの細やかな情報交換、サービスの調整を行っています。目安として90日以上の療養継続ができなかったケースとしては、状態が悪くなった場合がほとんどですが、中には車イスでの転倒等によるけが、食事が摂れない、苦痛軽減の対応が困難などです。切れ目のない療養支援は、退院後、日々変化する状態についての家族・介護者・看護師等からの相談へのきめ細やかな対応によって実現できるものといえます。
4.健康リスクを評価して生活改善につなげる
埼玉協同病院では、医療の質改善(QI)の指標を設定して、医療水準・質の面での改善目標を決めて取り組んでいます。今回とりあげる指標は、入院時の健康リスクの評価についてです。
健康に悪影響を及ぼす可能性のある習慣や状態(健康リスク)を評価して生活改善につなげる
健康づくり健診では、問診で生活習慣についてお聞きしていますが、入院される方にも、入院のきっかけとなった病状や経過だけでなく、現在の喫煙や習慣的飲酒の有無、栄養不良または肥満がないか、運動不足、口の中の状態などについて、詳しくお聞きしています。
これらの習慣は、現在の病状に影響していたり、治りにくい状況を作っていたりすることもあるため、よくなって退院してからも良い状態を保っていただきたいからです。ふだんはあまり気にしていないかもしれませんが、入院という出来事は、ご自身の健康を考えるよい機会でもあります。
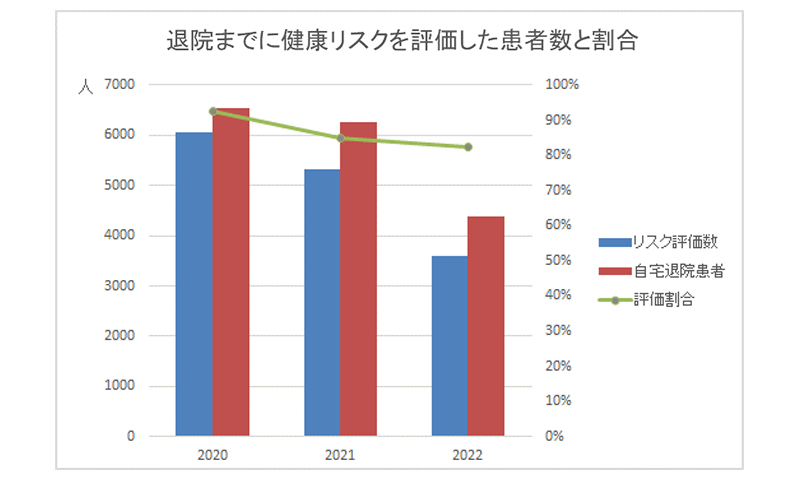
下のグラフは、ご自宅に退院された患者さんに対して、退院までに健康リスクの有無をお聞きして、改善のための簡単な情報提供やアドバイスなどした数を表したものです。2022年は9月までのデータです。割合を見ると、年々低下しています。看護師だけでなく、薬剤師や栄養士、リハビリ療法士、歯科衛生士などが伺ったりしています。新型コロナ感染症流行の影響もあり、病棟の滞在時間をなるべく短時間にしている関係もあってお声かけが減っているのかもしれません。
病棟のデイルームや患者図書室・健康らいぶらり、健康増進センターなどに参考となるリーフレットが用意してあります。ぜひお手にとってご覧になっていただけたらと思います。
- ホーム
- 診療実績 2021年